Rezonans magnetyczny (MRI) to nowe oraz niezwykle szczegółowe badanie, przedstawiające przekroje organów wewnętrznych człowieka we każdych płaszczyznach. Które potrafią być wskazania do wykonania rezonansu? Jak dokonać się do MRI oraz jak jest to badanie?
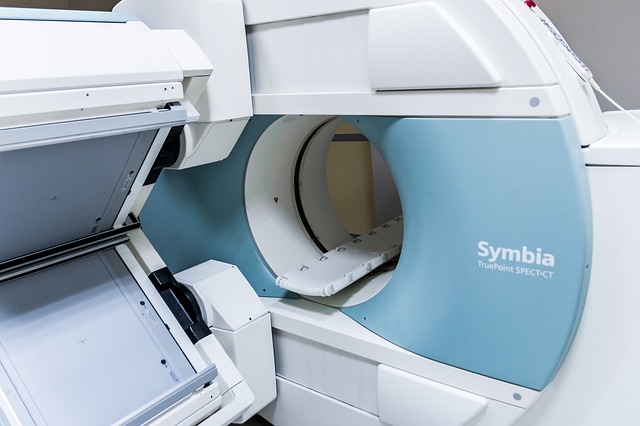
Rezonans magnetyczny (odmiennie MRI – z ang. magnetic resonance imaging) wykorzystuje magnetyczne wartości atomów, z których gromadzi się wszystko, również ludzkie ciało. Do wykonania analizowania konieczne jest duże pole magnetyczne, fale radiowe i komputer zamieniający informacje na obrazy. Zajmuje się mnóstwo typów magnesów różniących się natężeniem wytwarzanego pola. Im wyższa moc magnesu, tym odpowiedniejsze wyniki. Tylko aparaty wytwarzające niezwykle duże pole magnetyczne pozwolą na wykonywanie spektroskopii, badań czynnościowych lub ultraszybkich badań naczyniowych. By osiągnąć odpowiedni odbiór sygnału z ciała ludzkiego, system MRI musi być oddzielony od wszelkich zewnętrznych fal elektromagnetycznych. Dlatego aparat MRI umieszczony jest w tzw. klatce Faradaya. Pod względem konstrukcyjnym charakteryzuje się dwa typy aparatów MRI: otwarte – umożliwiające dostęp do pacjenta z trzech stron, oraz zamknięte – chory umieszczany jest w tunelu magnesu.
Rezonans magnetyczny – badanie bezpieczne oraz bezbolesne
 Badanie jest zupełnie bezbolesne, nie powoduje żadnych reakcji biologicznych, nie wchodzi w interakcje ani nie zaburza procesie prowadzonego leczenia farmakologicznego. Po jego wykonaniu można prowadzić samochód. Pomimo iż siła pola magnetycznego jest 20 000 razy szybsza niż pola magnetycznego Ziemi, nie ma negatywnego wpływu na zdrowie badanego. W czasu kilku tych lat zostało wykonanych blisko parę milionów badań bez nastąpienia znanych skutków ubocznych. Gdy chory przyjmuje jakieś środki, o to, lub można je mieć przed badaniem oraz po nim, musi zapytać specjalisty wpływającego na rezonans. Idąc na badanie, lepiej zrezygnować z makijażu (kosmetyki zawierają drobiny metali kolorowych) oraz lakieru do włosów, ponieważ może to być pomysł na wytwarzanie obrazu. Nie powinien być na czczo. W miejscu, gdzie kończy się badanie, gorączka może dochodzić do 25-26˚C, należy więc ubrać się lekko. Nie odwołuje się ubrania, ale chorzy winni zdjąć wszystkie przedmioty metalowe (nawet usuwalne protezy dentystyczne), bo potrafią działać na składanie się obrazu. Należy również poinformować specjalisty o metalowych implantach.
Badanie jest zupełnie bezbolesne, nie powoduje żadnych reakcji biologicznych, nie wchodzi w interakcje ani nie zaburza procesie prowadzonego leczenia farmakologicznego. Po jego wykonaniu można prowadzić samochód. Pomimo iż siła pola magnetycznego jest 20 000 razy szybsza niż pola magnetycznego Ziemi, nie ma negatywnego wpływu na zdrowie badanego. W czasu kilku tych lat zostało wykonanych blisko parę milionów badań bez nastąpienia znanych skutków ubocznych. Gdy chory przyjmuje jakieś środki, o to, lub można je mieć przed badaniem oraz po nim, musi zapytać specjalisty wpływającego na rezonans. Idąc na badanie, lepiej zrezygnować z makijażu (kosmetyki zawierają drobiny metali kolorowych) oraz lakieru do włosów, ponieważ może to być pomysł na wytwarzanie obrazu. Nie powinien być na czczo. W miejscu, gdzie kończy się badanie, gorączka może dochodzić do 25-26˚C, należy więc ubrać się lekko. Nie odwołuje się ubrania, ale chorzy winni zdjąć wszystkie przedmioty metalowe (nawet usuwalne protezy dentystyczne), bo potrafią działać na składanie się obrazu. Należy również poinformować specjalisty o metalowych implantach.
Rezonans magnetyczny: wskazania
Za pomocą rezonansu odnosi się niezwykle dobre obrazy układu mięśniowego oraz szkieletowego, zwłaszcza kręgosłupa oraz otaczających go przestrzeni. Sprawdza się te w diagnostyce nowotworów oraz procesów zapalnych. MRI niezwykle dobrze uwidocznia naczynia krwionośne, jamy serca oraz mięsień sercowy. Umożliwia wykrycie elementów niewidocznych w badaniu RTG, np. szpiku kostnego. Szczegółowe wskazania do analizowania MRI to:
» ze strony ośrodkowego układu nerwowego:
dolegliwości demielinizacyjne (np. stwardnienie rozsiane)
dolegliwości otępienne (np. dolegliwość Alzheimera)
nowotwory mózgu ciężkie do oceny w różnych badaniach
ocena struktur strefie przysadki mózgowej, oczodołu, bocznej części jamy czaszki (w tym diagnostyka udarów mózgu itp.)
guzy kanału kręgowego (rdzenia kręgowego)
ocena anatomiczna struktur kanału kręgowego
zmiany popromienne w ośrodkowym układzie nerwowym
schorzenia neurologiczne o niewyjaśnionym pochodzeniu;
» ze strony tkanek miękkich:
guzy tkanek miękkich (zapalne, nowotworowe)
urazy tkanek miękkich (stawów, mięśni, więzadeł);
» ze strony klatki piersiowej, śródpiersia oraz miednicy:
guzy serca
dolegliwości wielkich naczyń
guzy płuc naciekające ścianę klatki piersiowej
nowotwory organów rodnych u kobiet
nowotwory gruczołu krokowego u panów.
Rezonans magnetyczny: przebieg badania
Chory jest nakładany na wysuwanym stole w centrum skanera MRI. Winien ułożyć się niezwykle wygodnie, bo musi być nieruchomo, aby obraz nie był zniekształcony. Gdy z względu dolegliwości chory nie jest w stanie spokojnie leżeć, należy dać mu środki uspokajające czy nawet wykorzystać znieczulenie ogólne. Dla zwiększenia komfortu wewnątrz tunelu zainstalowane jest dodatkowe oświetlenie i wentylacja. Znajdujący się wewnątrz magnesu chory cały okres ma związek z personelem (przez mikrofon oraz kamerę telewizyjną). Każda sekwencja MRI trwa od 3 do 10 minut. W tym okresie chory słyszy pukający dźwięk o natężeniu podobnym do wirującej pralki. Czasem na okres analizowania chory ma zakładane słuchawki tłumiące hałas. Jeśli należy wykonać parę obrazów, stół automatycznie przesuwa się na dobrą pozycję, ale chory cały czas jest w bezruchu. W pewnych wypadkach wstrzykuje się specjalny środek kontrastujący w celu poprawienia jakości obrazu. Zastosowanie kontrastu gwarantuje nie tylko ocenę struktury, ale również funkcji tkanek oraz organów. Za jego pomocą bada się np. wydzielanie nerkowe, ogniska zapaleń, ukrwienie tkanek oraz organów. Kontrasty MRI są bezpieczne, potrafią być wykorzystywane nawet u chorych z alergią na kontrast używany w badaniach rentgenowskich. Środki kontrastowe przeznaczone do badań MRI nie wchodzą w interakcje z innymi środkami oraz są w pełni wydalane.

 czucie teleceptywne – odbierane jest przez organy zmysłów, takie jak organ wzroku oraz słuchu
czucie teleceptywne – odbierane jest przez organy zmysłów, takie jak organ wzroku oraz słuchu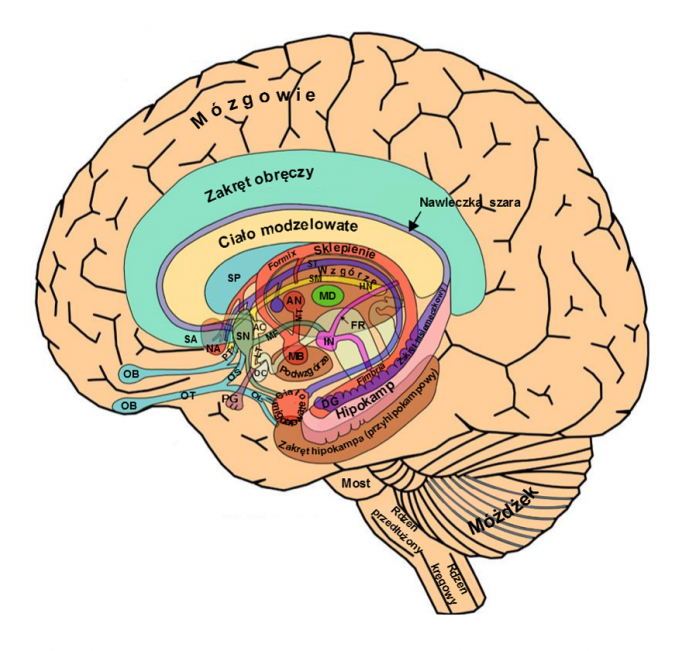
 Szyszynka to gruczoł wydzielania wewnętrznego, znajdujący się w nadwzgórzu mózgu. Gruczoł jest dużo mały – ma tylko 5–8 mm długości, 3–5 mm szerokości oraz waży blisko 0,1–0,2 g. Szyszynka ma kształt spłaszczonego stożka. Tajemnicza szyszynka interesowała uczonych już od setek lat. Kartezjusz nazwał ją „siedzibą duszy” oraz uważał, iż to akurat tenże gruczoł wiąże ciało z intelektem. Czemu właśnie szyszynka? Badacze byli zachwyceni tym, iż to sam nieparzysty element w mózgu, w dodatku położony w samym środku, oraz dlatego mieli jej niezwykłą moc. Dopiero w XX wieku udało się lepiej poznać budowę oraz funkcje szyszynki, a w pewnych kręgach nadal uchodzi za „magiczny organ”, który pozwoli np. na jasnowidzenie oraz pozwala wkroczyć w świat mistycyzmu.
Szyszynka to gruczoł wydzielania wewnętrznego, znajdujący się w nadwzgórzu mózgu. Gruczoł jest dużo mały – ma tylko 5–8 mm długości, 3–5 mm szerokości oraz waży blisko 0,1–0,2 g. Szyszynka ma kształt spłaszczonego stożka. Tajemnicza szyszynka interesowała uczonych już od setek lat. Kartezjusz nazwał ją „siedzibą duszy” oraz uważał, iż to akurat tenże gruczoł wiąże ciało z intelektem. Czemu właśnie szyszynka? Badacze byli zachwyceni tym, iż to sam nieparzysty element w mózgu, w dodatku położony w samym środku, oraz dlatego mieli jej niezwykłą moc. Dopiero w XX wieku udało się lepiej poznać budowę oraz funkcje szyszynki, a w pewnych kręgach nadal uchodzi za „magiczny organ”, który pozwoli np. na jasnowidzenie oraz pozwala wkroczyć w świat mistycyzmu.
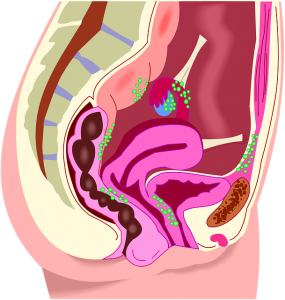 Cysta na jajniku powstaje zwłaszcza z względu zahamowania pęknięcia pęcherzyka Graafa. Ma to miejsce wówczas, jeśli pęcherzyk nie zawiera żadnej komórki jajowej czy jeśli komórka obumarła. Jeśli nie ma jajeczkowania, pęcherzyk jeszcze wzrasta, i w jego środku skupia się roztwór. Po jakimś okresie zmienia się on w torbiel. Etiologią zaistnienia torbieli potrafią być schorzenia hormonalne. Wśród różnych etiologii powstawania torbieli jajników potrafią być nieleczone stany zapalne i elementy genetyczne. W współzależności od pochodzenia torbiele dzielimy na delikatne (przetrwały pęcherzyk Graafa) i złośliwe (rak). Torbiele te potrafią być pojedynczo czy również wieloogniskowo.
Cysta na jajniku powstaje zwłaszcza z względu zahamowania pęknięcia pęcherzyka Graafa. Ma to miejsce wówczas, jeśli pęcherzyk nie zawiera żadnej komórki jajowej czy jeśli komórka obumarła. Jeśli nie ma jajeczkowania, pęcherzyk jeszcze wzrasta, i w jego środku skupia się roztwór. Po jakimś okresie zmienia się on w torbiel. Etiologią zaistnienia torbieli potrafią być schorzenia hormonalne. Wśród różnych etiologii powstawania torbieli jajników potrafią być nieleczone stany zapalne i elementy genetyczne. W współzależności od pochodzenia torbiele dzielimy na delikatne (przetrwały pęcherzyk Graafa) i złośliwe (rak). Torbiele te potrafią być pojedynczo czy również wieloogniskowo.
 Psychologowie wyróżniają pewne cechy indywidualne, które służą wypaleniu zawodowemu. Należą do nich: bierność, niska samoocena, defensywność, zależność.
Psychologowie wyróżniają pewne cechy indywidualne, które służą wypaleniu zawodowemu. Należą do nich: bierność, niska samoocena, defensywność, zależność.
 Jak robi się most protetyczny?
Jak robi się most protetyczny?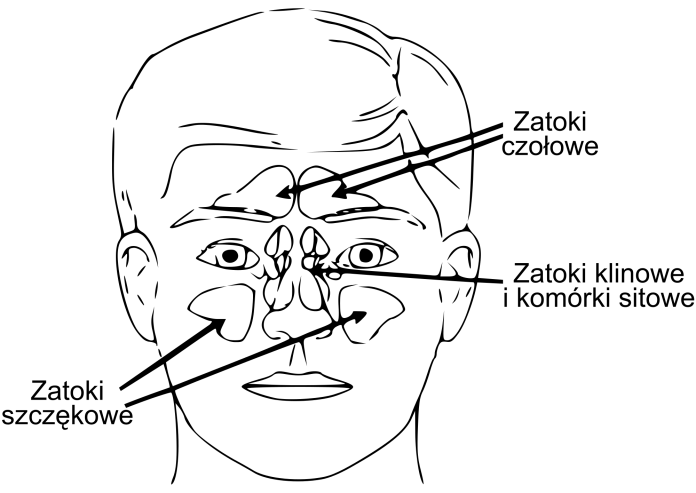
 Powszechnie sygnały w wczesnym stadium można pokonać przy użyciu prostych, domowych sposobów na zapalenie zatok. Właściwe postępowanie zmniejszy także ryzyko nastąpienia poważniejszej choroby, przejścia dolegliwości w długotrwałe zapalenie zatok, a również pojawienia się groźnych powikłań.
Powszechnie sygnały w wczesnym stadium można pokonać przy użyciu prostych, domowych sposobów na zapalenie zatok. Właściwe postępowanie zmniejszy także ryzyko nastąpienia poważniejszej choroby, przejścia dolegliwości w długotrwałe zapalenie zatok, a również pojawienia się groźnych powikłań.
 Olej czarnuszkowy, podobnie jak nasiona czarnuszki, z jakich jest tłoczony, ma potencjalne działanie antynowotworowe. Z licznych badań – laboratoryjnych oraz na zwierzętach – wynika, iż olej z czarnuszki przyczyniał się do śmierci komórek nowotworowych czy do zahamowania ich wzrostu. Jak przekonują amerykańscy naukowcy, olej hamował wytwarzanie komórek nowotworowych włókniakomięsaka (nowotworu skóry oraz tkanki podskórnej). Z kolei egipscy naukowcy w 2012 roku odkryli, iż wyciąg z oleju czarnuszkowego zmniejszył żywotności komórek raka wątroby, i w 2014 roku saudyjscy badacze doszli do wniosku, iż wyciąg z nasion oraz olej z czarnuszki zdecydowanie zmniejszyły żywotność komórek ludzkiego raka płuca. Także w wykonanych badaniach olej z czarnuszki przyczynił się do zahamowania oraz śmierci komórek rakowych jelita grubego, białaczki, raka piersi oraz wielu różnych nowotworów. Wszystko zwłaszcza dzięki ww. związkowi o nazwie tymochinon. Także z badań tureckich naukowców wynika, iż wykorzystywanie oleju czarnuszkowego przed naświetlaniem oraz przez 10 dni po nim, chroniło szczury przed szkodliwymi skutkami radioterapii.
Olej czarnuszkowy, podobnie jak nasiona czarnuszki, z jakich jest tłoczony, ma potencjalne działanie antynowotworowe. Z licznych badań – laboratoryjnych oraz na zwierzętach – wynika, iż olej z czarnuszki przyczyniał się do śmierci komórek nowotworowych czy do zahamowania ich wzrostu. Jak przekonują amerykańscy naukowcy, olej hamował wytwarzanie komórek nowotworowych włókniakomięsaka (nowotworu skóry oraz tkanki podskórnej). Z kolei egipscy naukowcy w 2012 roku odkryli, iż wyciąg z oleju czarnuszkowego zmniejszył żywotności komórek raka wątroby, i w 2014 roku saudyjscy badacze doszli do wniosku, iż wyciąg z nasion oraz olej z czarnuszki zdecydowanie zmniejszyły żywotność komórek ludzkiego raka płuca. Także w wykonanych badaniach olej z czarnuszki przyczynił się do zahamowania oraz śmierci komórek rakowych jelita grubego, białaczki, raka piersi oraz wielu różnych nowotworów. Wszystko zwłaszcza dzięki ww. związkowi o nazwie tymochinon. Także z badań tureckich naukowców wynika, iż wykorzystywanie oleju czarnuszkowego przed naświetlaniem oraz przez 10 dni po nim, chroniło szczury przed szkodliwymi skutkami radioterapii.